Chirurgies au Laser
Les techniques chirurgicales décrites ont été approuvées par de nombreuses sociétés scientifiques et objectives; le texte utilisé est celui qui a été recommandé par la BSCRS (Belgian Society of Cataract & Refractive Surgeons) dans ses brochures sur la chirurgie de l’œil, fruit d’un travail de collaboration entre plusieurs médecins ophtalmologues. La BSCRS compte 220 membres, tous médecins ophtalmologues.
Techniques : PRK & Lasik
Ces deux techniques sont les plus fréquemment pratiquées en chirurgie réfractive. Chirurgie réfractive signifie chirurgie d’une erreur de réfraction, soit la myopie, l’hypermétropie et/ou l’astigmatisme. Ces deux techniques nécessitent un appareil sophistiqué, techniquement très avancé, le laser excimer. Ce laser excimer ablate, ce qui veut dire enlève du tissu, dans la partie centrale de la cornée pour un myope, ou en périphérie, pour un hypermétrope. Les zones ablatées peuvent être mélangées pour traiter l’astigmatisme. Le laser excimer moderne est équipé d’un système de guidage, qui assure un centrage parfait du traitement, même si le patient a des difficultés à fixer le point indiqué. En outre, un système de reconnaissance irienne, extrêmement précis, assure la parfaite correspondance (alignement) entre l’œil examiné en préopératoire avec les techniques de topographie cornéenne et d’abérrométrie, et l’œil opéré.
Pour les deux techniques (Lasik et PRK), le patient est allongé sur une table, sous le laser, et doit fixer une lumière clignotante durant le traitement. Il est important de rester calme et immobile, afin de faciliter le travail du chirurgien.
Voici une rapide description des deux techniques :
PRK
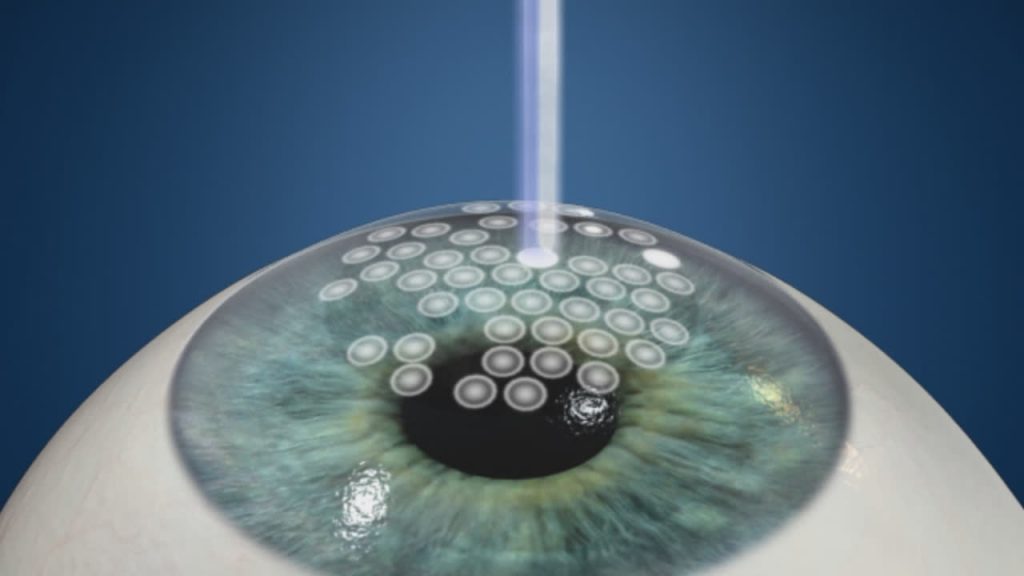
L’ablation a lieu à la surface de la cornée; le chirurgien doit d’abord « dégager » l’épithélium, ce qui prend une minute; après le laser peut traiter cette nouvelle surface et effectuer la correction souhaitée. Le traitement est rapide, moins d’une minute, et non douloureux. Enfin, après le traitement laser, l’œil sera protégé par une lentille de contact-pansement, ou par un véritable pansement. Deux variantes à cette technique: l’Epi-Lasik, ou l’épithélium est enlevé par un instrument particulier, et le Lasek, ou l’épithélium est récliné suite à l’imprégnation d’une solution alcoolisée.
Lasik

Ici l’ablation est réalisée à l’intérieur de la cornée. La première étape est donc de réaliser un « flap » ou volet cornéen, à l’aide d’un instrument spécial, appelé microkératome, et d’ouvrir ce flap, exactement comme on ouvre le capot d’une voiture. La seconde étape est de traiter avec le laser sur le lit cornéen résiduel. Après l’ablation, le volet cornéen est remis en place, et l’interface est rincé. Le volet adhère de lui-même, donc quelques minutes seront nécessaires afin d’être sûr que le volet tienne bien en place. Le patient est contrôlé 30 minutes après la chirurgie, pour vérifier que le volet est parfaitement positionné; ensuite il pourra quitter les lieux. Une coque protectrice devra être portée jour et nuit pendant 3 jours, et la nuit pendant une semaine. Le traitement n’est pas douloureux.
Il est également possible de réaliser le volet cornéen à l’aide d’un autre laser, que l’on appelle « Femtosecond ». Il s’agit d’une technique où le microkératome décrit plus haut est remplacé par ce laser.
Aucune étude actuellement ne montre une meilleure acuité visuelle avec l’un ou l’autre instrument utilisé pour réaliser le flap.

Indications de la chirurgie correctrice au laser ou de la chirurgie réfractive
Les patients avec une myopie stable, de moins de 10 Dioptries, âgés d’au moins 18 ans, peuvent considérer cette chirurgie; les patients désirant avoir une vie « normale » sans accessoires optiques peuvent également considérer cette chirurgie; les sportifs et certaines professions où il y a une nécessité de bien voir sans lunettes ou lentilles peuvent également avoir recours à cette chirurgie. Enfin, les patients incapables de porter des lentilles de contact, quelle qu’en soit la raison, peuvent être aidés par cette chirurgie.
Les hypermétropes de moins de 4 Dioptries peuvent également être corrigés; toutefois, au-delà de 4 Dioptries, on observe la plupart du temps une correction partielle, qui améliore déjà l’acuité visuelle sans lunettes, mais ne résout pas complètement le problème.
Les astigmatismes (combinés à la myopie, l’hypermétropie ou isolés) peuvent aussi être traités par les lasers modernes, jusqu’à 6 Dioptries. Il est généralement admis que le Lasik donnera des résultats meilleurs pour les myopies supérieures à 5 ou 6 Dioptries, avec une récupération visuelle plus rapide et moins de phénomènes douloureux que la PRK, plus indiquée pour les myopies plus faibles. Cependant, certains patients, malgré leur amétropie (myopie, hypermétropie…), seront de mauvais candidats pour telle ou telle technique, et seront orientés vers d’autres possibilités, ou bien même seront découragés d’envisager la chirurgie réfractive (grandes pupilles, réfraction instable, cornées trop fines, résultats imprévisibles dans leur cas, attentes et exigences irréalisables…).
Il est évident que la chirurgie ne sera jamais pratiquée sans un examen soigneux de l’œil par le chirurgien lui-même et ses collaborateurs. Ceci permettra au patient de poser toutes les questions qu’il ou elle souhaite poser; une brochure explicative sera fournie dans tous les cas, afin de s’assurer que le patient a bien compris la technique envisagée.
Risques de la chirurgie réfractive
Le premier risque de toute chirurgie est toujours l’infection. Afin de l’éviter, un collyre antibiotique est toujours prescrit; le patient doit être prudent pendant quelques jours, ne pas se frotter les yeux, et garder la lentille-pansement, le pansement ou la coque suivant la technique utilisée. Il est strictement interdit de nager pendant au moins 2 semaines; le maquillage sera proscrit pendant la même période.
Les yeux peuvent être relativement secs après la chirurgie; des larmes artificielles seront donc prescrites et devront être utilisées fréquemment.
Quelques phénomènes douloureux sont toujours possibles, spécialement après PRK, pendant un jour ou deux; des anti-douleurs par voie orale peuvent résoudre le problème.
Certains risques sont spécifiques à la technique utilisée:
– pour la PRK: délai de récupération visuelle car la cicatrisation est plus lente; formation de haze (ou brouillard) cornéen, disparaissant lentement avec le temps; sensibilité à la lumière, halos nocturnes, etc.
– pour le Lasik: la réalisation du flap est cruciale: ce volet doit être parfait, avoir l’épaisseur, le diamètre et la taille souhaités. Si pour une raison ou une autre, ce volet n’est pas parfait, le traitement au laser ne sera pas réalisé dans le même temps opératoire, mais un nouvel essai peut avoir lieu après quelques mois. Après l’opération, certains volets ou flaps peuvent présenter de fins plis, diminuant la meilleure acuité visuelle et disparaissant lentement avec le temps. La sécheresse oculaire, la sensibilité à la lumière, ou un sentiment d’éblouissement la nuit peuvent entraîner des difficultés visuelles.
Pour les deux techniques, il y a toujours un risque léger de sur- ou sous-correction. Ceci peut être solutionné par un retraitement si nécessaire. Les halos nocturnes et l’éblouissement peuvent être présents pendant la première phase post-opératoire et disparaissent avec le temps; cependant certains patients avec une myopie forte peuvent être ennuyés par ce phénomène pendant une période plus longue, parfois jusqu’à un an après la chirurgie.
Ceci est une liste non-exhaustive des complications possibles. Cependant, il faut garder à l’esprit que le risque d’avoir une complication sérieuse, entraînant une diminution de l’acuité visuelle, est extrêmement faible; votre chirurgien vous aidera toujours en vous décrivant la meilleure technique dans votre cas et les résultats que vous pouvez attendre. Les risques inhérents à cette technique et/ou à votre cas vous seront également détaillés.
Lors de réunions scientifiques, il est généralement admis que +/-85 à 95% des patients opérés, suivant leur amétropie de départ, toutes techniques confondues, seront capables de fonctionner sans lunettes ou lentilles, et que 5 à 15% des opérés auront besoin d’une petite correction adjuvante pour certaines circonstances spéciales (conduire la nuit, sous-titres TV ou cinéma…).
Remboursement et critères particuliers
En Belgique, l’I.N.A.M.I. ne rembourse pas la chirurgie réfractive; cependant, certaines assurances privées le feront, complètement ou partiellement, suivant les contrats souscrits par un individu en particulier.
Certaines professions, dont l’accès peut être soumis à un examen médical complet, peuvent avoir des critères particuliers concernant la chirurgie réfractive; il appartient donc au futur candidat de se renseigner de manière approfondie avant toute opération et d’avoir parfaitement compris les critères d’acuité visuelle requis pour l’exercice de la profession exercée ou envisagée.
Enfin, il faut réaliser que toutes les explications reprises ci-dessus ne remplaceront jamais les conseils d’un chirurgien expérimenté en chirurgie réfractive. Ces quelques lignes ont pour but essentiel de vous aider à comprendre les techniques utilisées et leurs différents aspects. Les explications plus détaillées et personnalisées sont toujours données lors de la consultation, après un examen ophtalmologique approfondi.
Traitements "sur mesure" ou personnalisés et analyse "wavefront"
Ceci est un progrès en chirurgie réfractive, et semble nous dessiner le futur.
Si vous êtes myope de -3 Dioptries, vous porterez les mêmes verres de lunettes qu’un autre myope de -3 Dioptries. Vous aurez également les mêmes lentilles et le même traitement laser que cette autre personne.
Voyez ici une animation sur le traitement personnalisé :
Et pourtant, vous n’êtes pas la même personne, et votre œil droit n’est probablement pas le même que votre œil gauche, alors que le défaut vous semble identique de chaque côté. De ceci naquît l’idée d’un traitement personnalisé, sur mesure, adapté à chaque cas, donc à chaque patient, mais aussi à chaque œil et aux aberrations de l’œil. Qu’est-ce que les aberrations ? Si un rayon « lumineux » est émis et projeté dans l’œil, il sera renvoyé – réfléchi – et peut être analysé par l’ordinateur. Ses caractéristiques sont uniques et ses modifications ou altérations seront appelées « aberrations ».
Certaines personnes ont plus d’aberrations que d’autres.
Il est dès lors intéressant de savoir avant le traitement qui bénéficiera le plus d’un traitement personnalisé, car la plupart des études montrent que seuls les patients avec des aberrations d’ordre élevé auront réellement un bénéfice de cette technique.
Le but n’est donc pas seulement d’améliorer l’acuité visuelle, mais aussi d’améliorer la qualité de la vision, par exemple, le soir, par faible contraste, en conduite nocturne, etc.
Les études montrent que +/- 18% des patients ont une meilleure vision par faible lumière qu’avant la chirurgie; un pourcentage encore plus élevé de cas a moins de plaintes concernant les halos et les éblouissements.
Vous avez des questions ?
Nous nous ferons un plaisir d’y répondre dans les plus brefs délais.


