Laserchirurgie
De beschreven chirurgische technieken zijn door meerdere objectieve en wetenschappelijke maatschappijen goedgekeurd; de tekst van deze website is aanbevolen door de BSCRS (Belgian Society of Cataract & Refractive Surgery) in zijn brochures over oogoperatie en is het gevolg van het werk van verschillende oogartsen.
De BSCRS heeft 220 leden, allemaal oogartsen.
Lasik en PRK
Deze twee technieken worden het vaakst uitgevoerd bij refractieve chirurgie. Refractieve chirurgie betekent: “chirurgie van de refractiefout“, bijziendheid, verziendheid en/of astigmatisme. Deze twee technieken vereisen een technisch zeer geavanceerd instrument: de excimerlaser. De excimerlaser neemt weefsel weg in het centrale deel van het hoornvlies (bij bijziende personen), en aan de rand (bij verziende mensen). De zones waar weefsel weggenomen wordt, kunnen “gemengd” zijn voor de correctie van astigmatisme.
De moderne excimerlasers beschikken over een speciaal geleidingssysteem dat een perfecte centrering van de behandeling garandeert zelfs als de patiënt moeite heeft het aangegeven punt te fixeren. Bovendien zorgt een uiterst nauwkeurig irisherkenningssysteem voor een perfecte uitlijning tussen het pre-operatief onderzochte oog met corneale topografie en aberometrie en het geopereerde oog.
Voor beide technieken (Lasik en PRK) ligt de patiënt op een tafel, onder de laser. Tijdens de behandeling moet het oog van de patiënt gefixeerd zijn op een knipperend lichtje. Het is uiterst belangrijk dat men stil ligt omdat dit het werk van de chirurg vergemakkelijkt. Hieronder volgt een korte beschrijving van de technieken.
PRK
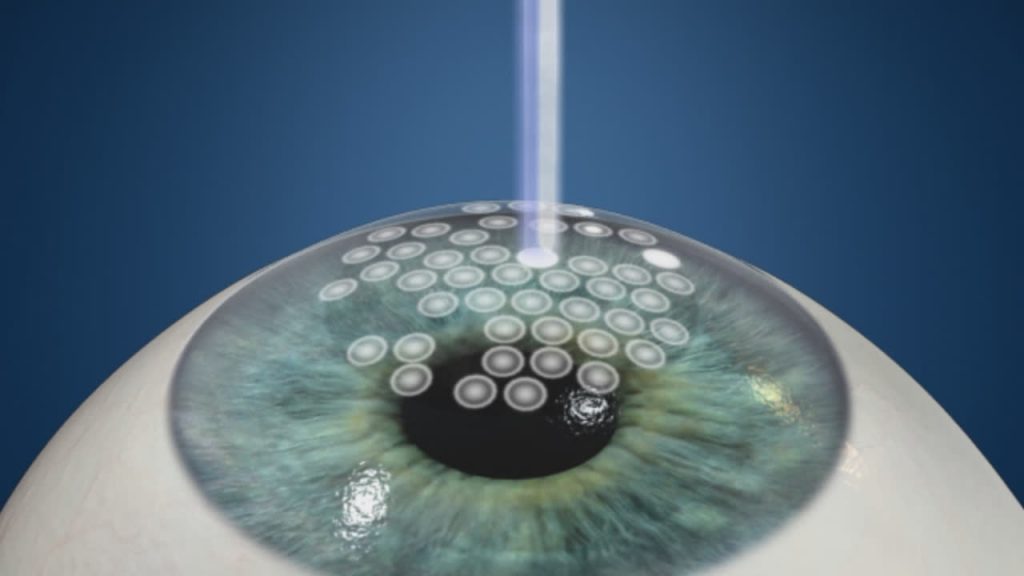
De ablatie of verwijdering van het weefsel gebeurt aan het oppervlak van het hoornvlies. De chirurg neemt het epitheel weg (dit duurt slechts een minuut) en dan kan de laser zijn werk doen op dit “nieuwe” oppervlak om zo de gewenste correctie uit te voeren. De behandeling is zeer kort (minder dan een minuut) en is niet pijnlijk. Nadien wordt het oog beschermd met een verbandlens of met een echt verband. Er zijn twee varianten: Epi-Lasik, hier wordt het epitheel weggenomen met een speciaal instrument en Lasek, waar het epitheel weggegenomen wordt met alcohol.
Lasik

Hier wordt de ablatie uitgevoerd in het hoornvlies. Eerst maakt de chirurg een flap met een speciaal instrument, een microkeratoom. Vervolgens wordt de flap geopend, zoals men een motorkap van een wagen opent. Bij de tweede stap neemt men met behulp van de laser weefsel weg van het hoornvliesbed. Na de ablatie wordt de hoornvliesflap opnieuw in de oorspronkelijke positie geplaatst en wordt het raakvlak gespoeld. De flap hecht zich vanzelf opnieuw vast, enkele minuten volstaan om er zeker van te zijn dat de flap op de juiste plaats ligt. Dertig minuten na de ingreep wordt gecontroleerd of de flap zich goed aan het oog hecht en als dat het geval is, mag de patiënt de praktijk verlaten. Gedurende de 3 daaropvolgende dagen moet hij dag en nacht een oogprotectie dragen en daarna nog een week enkel ’s nachts. De behandeling is pijnloos.
Het is ook mogelijk een flap te creëren met een extra laser: de Femtosecond Laser. Hier wordt het microkeratoom vervangen door een insnijding met deze laser.

Indicaties voor corrigerende chirurgie of refractieve chirurgie met de laser.
Voor patiënten die lijden aan bijziendheid van minder dan 10D, stabiel, ouder dan 18 jaar kan de ingreep een alternatief zijn voor een bril of contactlenzen. Patiënten die een “normaal” leven wensen zonder optische hulpmiddelen, kunnen ook geholpen worden met refractieve chirurgie. Sportlui en professionelen van wie verwacht wordt dat ze een goed zicht hebben, kunnen eveneens de ingreep ondergaan. Tenslotte kan de operatie ook een oplossing zijn voor mensen die om eender welke reden geen contactlenzen kunnen dragen.
Verziendheid tot 4D kan gecorrigeerd worden. Als de waarde hoger is dan 4D kan er een gedeeltelijke correctie gebeuren, wat het probleem kleiner maakt, maar niet volledig oplost.
Astigmatisme tot 6D (in combinatie met bijziendheid, verziendheid, of zuiver astigmatisme) kan ook behandeld worden met de huidige lasers.
Er wordt algemeen aangenomen dat Lasik de beste resultaten geeft voor bijziendheid hoger dan 5 of 6D, met een sneller herstel en met minder pijn dan bij PRK, meer aangewezen bij kleinere correcties. Toch kunnen sommige personen met een bepaalde afwijking niet geholpen worden door een bepaalde techniek. Hen wordt de andere techniek aangeraden of wordt refractieve chirurgie afgeraden (bv. bij grote pupillen, onstabiele zicht, dun hoornvlies, onvoorspelbare resultaten, onrealistische visuele verwachtingen, enz.).
Het moet duidelijk zijn dat een grondig oogonderzoek door de oogchirurg zelf en zijn medewerkers de operatie voorafgaat. Zo kan men garanderen dat de ingreep de beste slaagkansen heeft. Met een informatiefolder krijgt de patiënt een volledige uitleg over de techniek zodat hij de procedure voldoende begrijpt.
Risico's bij refractieve chirurgie aan het hoornvlies.
Het eerste risico bij iedere operatie is infectie. Om infectie te vermijden, krijgt de patiënt antibioticadruppels. Tijdens de eerste dagen na de ingreep moet hij voorzichtig zijn: niet in de ogen wrijven en steeds de contactlens, het verband of de oogprotectie (afhankelijk van de toegepaste techniek) dragen.
Gedurende minstens 2 weken mag de patiënt niet zwemmen en geen make-up gebruiken.
Na de operatie kunnen de ogen nogal droog zijn, waardoor men frequent kunsttranen moet indruppelen. Gedurende enkele dagen kan de patiënt een lichte pijn voelen, voornamelijk na PRK; pijnstillers in tablet- of druppelvorm kunnen helpen.
Elke techniek heeft haar eigen risico’s:
- voor PRK: tragere visuele hersteltijd; vorming van hoornvlieswaas, verdwijnt langzaam; gevoeligheid voor licht; enz.
- voor Lasik: de flapvorming is cruciaal: de flap moet de juiste dikte, diameter en grootte hebben. Indien de flap om eender welke reden niet perfect is, zal de ablatie met behulp van de laser niet uitgevoerd worden en kan men een paar maanden later een nieuwe poging ondernemen. Na de operatie kan de flap plooien vertonen waardoor het zicht slechter wordt, maar deze complicatie verdwijnt na een tijdje. Droogte van het oog en lichtgevoeligheid kunnen ook zichtproblemen met zich meebrengen.
Bij beide technieken bestaat er een klein risico dat het oog te veel of te weinig gecorrigeerd wordt. Indien nodig kan dit opgelost worden door opnieuw te verwerken. Tijdens de eerste nachten na de ingreep kan men last hebben van halo’s en verblinding, maar die verwikkelingen zijn tijdelijk. Niettemin hebben sommige patiënten met sterke bijziendheid er vaak langere tijd last van, soms zelfs tot 1 jaar na de operatie.
Dit is slechts een niet-exhaustieve ijst van mogelijke complicaties. Al bij al is de kans op een zichtbedreigende complicatie echter klein. Uw chirurg zal u zeggen welke techniek voor u de beste is en welke resultaten u mag verwachten. Hij zal u ook de risico’s uitleggen.
Op wetenschappelijke bijeenkomsten wordt algemeen aangenomen dat 85 à 95% van de patiënten, afhankelijk van hun afwijking vóór de operatie, zal kunnen functioneren zonder optische hulpmiddelen en dat 5 à 15% er toch een beroep op zal moeten doen in speciale situaties (’s nachts rijden, televisie kijken, enz.).
Terugbetaling en speciale indicaties
In België wordt refractieve chirurgie niet terugbetaald door het RIZIV, maar sommige verzekeringsmaatschappijen doen dit wel, afhankelijk van de afgesloten verzekering.
Sommige beroepen, waarvan de toegang kan worden onderworpen aan een volledig medisch onderzoek, kunnen specifieke criteria hebben voor refractieve chirurgie; het is daarom aan de toekomstige kandidaat om voorafgaand aan een operatie zich grondig te informeren en de criteria van gezichtsscherpte die nodig zijn voor de uitoefening van het verrichte of overwogen beroep volledig te hebben begrepen.
Ten slotte moeten we ons realiseren dat alle bovenstaande uitleg nooit het advies van een chirurg met refractieve chirurgie zal vervangen. Deze enkele regels zijn bedoeld om u te helpen de gebruikte technieken en hun verschillende aspecten te begrijpen. De meer gedetailleerde en gepersonaliseerde uitleg wordt altijd gegeven tijdens de consultatie, na een grondig oogheelkundig onderzoek.
Gepersonaliseerde ablatie en wavefront analyse
Dit is een vooruitgang in refractieve chirurgie en lijkt de toekomst te zijn. Als u bijziend met -3 dioptrie bent, draagt u dezelfde bril of lenzen of refractieve chirurgie als om het even welke andere bijziende persoon met -3 dioptrie.
Zie hier een animatie van gepersonaliseerde behandeling.
En toch bent u niet dezelfde persoon en uw rechteroog is waarschijnlijk niet hetzelfde als uw linkeroog, terwijl het defect aan beide kanten hetzelfde lijkt. Hieruit ontstond het idee van een gepersonaliseerde, op maat gemaakte behandeling, aangepast aan elk geval, dus aan elke patiënt, maar ook aan elk oog en aan de aberraties van het oog. Wat is aberratie? Als een “heldere” straal wordt uitgestraald en in het oog wordt geprojecteerd, wordt deze teruggestuurd – gereflecteerd – en kan deze door de computer worden geanalyseerd. De karakteristieken ervan zijn uniek en de wijzigingen of aanpassingen worden “aberraties” genoemd.
Sommige mensen hebben meer aberraties dan anderen.
Het is daarom interessant om te weten vóór de behandeling wie het meest zal profiteren van een gepersonaliseerde behandeling, omdat de meeste onderzoeken aantonen dat alleen patiënten met een hoge orde aberratie daadwerkelijk van deze techniek zullen profiteren.
Het doel is niet alleen om de gezichtsscherpte te verbeteren, maar ook om de kwaliteit van het gezichtsvermogen te verbeteren, bijvoorbeeld ’s avonds, laag contrast, nachtelijk rijden, enz.
Studies tonen aan dat +/- 18% van de patiënten beter zicht hebben bij weinig licht dan vóór de operatie; een nog hoger percentage van de gevallen heeft halo en glansklachten.


